Na tuberculose pulmonar, a presença de lesões pulmonares residuais extensas pode ser um fator preditor de invalidez permanente por conta de insuficiência respiratória.
ObjetivoComparar as alterações respiratórias e funcionais em pacientes com sequela pulmonar de tuberculose que finalizaram o tratamento.
MétodoO estudo foi realizado no Ambulatório de Tisiologia do Hospital Sanatório Partenon. Foram incluídos no estudo pacientes que finalizaram único tratamento com 6 meses de duração (grupo I) e pacientes com tuberculose pulmonar multirresistente que finalizaram tratamento de maior duração após falência aos tratamentos iniciais (grupo II). Foram avaliadas a função pulmonar através da espirometria (ML 3500 Microlab, Microlab, EUA), a força dos músculos respiratórios através da manovacuometria e a distância percorrida no teste da caminhada dos 6 minutos (TC6M). Os dados foram analisados no programa SPSS versão 13.0, sendo utilizado o teste de qui-quadrado e o t para amostras independentes. O nível de significância adotado foi de 5%.
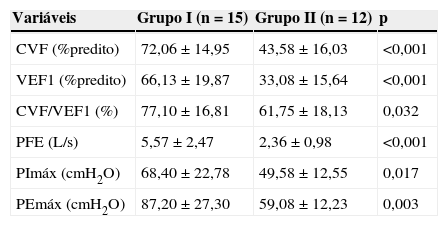
ResultadosForam incluídos 27 pacientes sendo que 12 pertenciam ao grupo de tuberculose multirresistente. O distúrbio ventilatório mais prevalente no grupo de múltiplos tratamentos foi a obstrução grave, presente em 9 pacientes. O grupo que realizou múltiplos tratamentos (grupo II) apresentou redução significativa quando comparado ao grupo I nas variáveis CVF (72,06±14,95 vs. 43,58±16,03% predito), VEF1 (66,13±19,87 vs. 33,08±15,64% predito), PImax (68,40±22,78 vs. 49,58±12,55 cmH2O), PEmax (87,20±27,30 vs. 59,08±12,23 cmH2O) e distância percorrida no TC6M (484,21±74,01 vs. 334,75±104,07 metros).
ConclusãoPacientes com tuberculose pulmonar multirresistente que realizaram múltiplos tratamentos apresentam comprometimentos respiratórios e funcionais maiores do que pacientes que realizaram único tratamento.
In pulmonary tuberculosis, the presence of extensive residual lung lesions can be a predictor of permanent disability due to respiratory failure.
ObjectiveTo compare functional and respiratory changes in patients with pulmonary tuberculosis sequel who have completed treatment.
MethodThe study included patients who completed treatment within a period of 6 months (group I) and multidrug-resistant pulmonary tuberculosis patients who completed treatments of longer duration after the failure of the initial treatment (group II). We evaluated lung function by spirometry (Microlab ML 3500), the strength of respiratory muscles through the manovacuometry (MEP-maximal expiratory pressure and MIP- maximal inspiratory pressure) and the distance walked during the 6-minute walk (6MWT).
Results27 patients were included, 12 of whom belonged to group II, multidrug-resistant tuberculosis (MDRTB). Severe combined respiratory disorder was the most prevalent problem in group II of MDRTB; it was present in 9 patients. The MDRTB group (group II) showed significantly lower values when compared to Group I in FVC (72.06±14.95 vs 43.58±16.03% predicted), FEV1 (66.13±19.87 vs 33.08±15.64% predicted), MIP (68.40±22.78 vs 49.58±12.55 cmH2O), MEP (87.20±27.30 vs 59.08±12.23 cmH2O) and distance covered in 6MWT (484.21±74.01 vs 334.75±104.07 meters).
ConclusionPatients with multidrug resistant pulmonary tuberculosis who have undergone multiple treatments have more severe respiratory and functional impairment than patients who have had just a single treatment.
A tuberculose (TB) ainda se mantém como uma das infecções crônicas de maior índice de morbidade e mortalidade. São estimados anualmente 8,9 milhões de casos novos e 1,6 milhões de mortes no mundo1. O Brasil é o 19.° país em número de casos de TB no mundo e Porto Alegre é a capital brasileira com maior taxa de incidência da doença2. O Programa Nacional de Controle da Tuberculose preconiza a descentralização da atenção transferindo o atendimento das unidades de saúde e dos ambulatórios para o Programa de Estratégia de Saúde da Família. No entanto, o tratamento hospitalar é ainda freqüente nos casos que se caracterizam por maior complexidade clínica e psicossocial.
Por existirem poucos estudos sobre sequelas residuais de TB, o número de pacientes é desconhecido, os custos governamentais não têm sido avaliados e um número limitado de profissionais tem experiência para abordar esses pacientes3.
A presença de lesões pulmonares residuais extensas pode ser um fator preditor de invalidez permanente por conta de insuficiência respiratória secundária à destruição tecidual, cor pulmonale e predisposição a infecções oportunísticas, com prejuízo para a qualidade de vida4. Além disso, extensão da doença é um dos fatores de riscos implicados na mortalidade por TB5.
Os achados histopatológicos resultantes da tuberculose incluem a formação de granuloma caseoso, liquefação tecidual e formação de cavidades pulmonares4. Destas alterações permanecem lesões residuais em muitos pacientes, resultando em sequelas pulmonares que são caracterizadas por comprometimentos na estrutura brônquica e parenquimal. Estas alterações estruturais incluem distorções broncovasculares, bronquiectasias, enfisema e fibrose6.
A TB pulmonar pode comprometer as vias aéreas levando ao edema de mucosa, à hipertrofia e hiperplasia das glândulas mucosas, ao aumento da secreção de muco e à hipertrofia muscular lisa. Isto afeta o calibre das vias aéreas, aumenta a sua resistência e diminui o fluxo aéreo7. Por mecanismo de fibrose cicatricial há também redução da capacidade pulmonar total8.
Assim, quanto mais tardio for o diagnóstico da TB, piores serão os danos pulmonares e mais freqüentes as comorbidades, com prejuízo da qualidade de vida9. A falência do tratamento levando à multirresistência e ao aumento do número de tratamentos também pode ser um fator de gravidade sobre o prognóstico funcional dos pacientes10.
Sabe-se que na TB é importante que o sistema de transporte de oxigênio seja estimulado com exercício para evitar os efeitos deletérios do descondicionamento e um maior comprometimento sistêmico11. Isso se evidencia em pacientes pós-tuberculose, que podem apresentar limitada tolerância ao exercício e incapacidades significativas que afetam as atividades de vida diária12. Ao contrário do que tem acontecido com a avaliação da condição funcional em outras doenças crônicas incapacitantes, poucos estudos têm sido feitos nesse sentido considerando especificamente a TB. Portanto, o presente estudo tem como objetivo avaliar e comparar variáveis que representam a condição funcional em pacientes com sequela de tuberculose pulmonar que realizaram único e múltiplos tratamentos.
MétodosTrata-se de um estudo transversal, com uma amostra selecionada de forma não probabilística e intencional, composta de 27 pacientes (18 homens) que estavam em acompanhamento médico ambulatorial na Unidade de Saúde do Sanatório Partenon. O período da coleta dos dados foi de novembro de 2009 a janeiro de 2010.
Foram incluídos no estudo pacientes adultos com diagnóstico de tuberculose pulmonar com único tratamento finalizado em 6 meses (grupo I) e com múltiplos tratamentos de maior duração (grupo II).
Previamente foram definidos como critérios de exclusão do estudo pacientes com tuberculose em outros órgãos, portadores de distúrbios do aparelho locomotor com limitações funcionais que impossibilitam a realização dos testes, doenças cardiovasculares, doenças neuromusculares degenerativas, e/ou pacientes com instabilidade hemodinâmica grave.
A partir da seleção dos pacientes, mediante a análise do prontuário, era feito o contato com o mesmo no ambulatório. Caso o paciente concordasse em participar como voluntário da pesquisa era assinado o Termo de Consentimento Livre e Esclarecido. A pesquisa foi aprovada pelos Comitês de Ética em Pesquisa da Escola de Saúde Pública e do Hospital Sanatório Partenon.
As radiografias de tórax, realizadas no dia da alta dos pacientes, foram analisadas por um radiologista e um pneumologista. As alterações radiológicas foram graduadas segundo Willcox13. Os campos pulmonares serão divididos em seis zonas, e os radiogramas classificados em: grau I, com doença com mínimo envolvimento em somente uma zona, sem cavitação; grau II, com envolvimento de duas ou três zonas ou uma zona com cavitação; e grau III, com envolvimento grave em mais de três zonas com ou sem cavitação.
Os testes foram aplicados em um único dia seguindo a ordem: espirometria, manovacuometria e teste da caminhada dos seis minutos. Foram colhidas informações por meio de uma ficha padronizada com dados antropométricos (idade, sexo, raça, índice de massa corpórea – IMC) e dados clínicos, medicações e uso de álcool e outras drogas).
A seguir, foi realizada espirometria com avaliação de função pulmonar através das variáveis: volume expiratório forçado no primeiro segundo (VEF1), capacidade vital forçada (CVF), índice de coeficiente expiratório forçado do primeiro segundo (VEF1/CVF) e pico de fluxo expiratório (PFE). O aparelho utilizado foi o Espirômetro ML 3500 Microlab (Microlab, EUA). No teste o paciente deveria ficar na posição sentada com os cotovelos fletidos e acoplar a boca firmemente ao bucal. O clipe nasal também foi utilizado para evitar escape aéreo. O paciente era orientado a realizar uma expiração forçada partindo da capacidade pulmonar total (CPT). As manobras de CVF foram realizadas cinco vezes, os três melhores resultados eram considerados, sendoentão escolhido o maior desde que não ultrapassasse 10% do segundo maior valor14.
A pressão inspiratória máxima (PImax) e a pressão expiratória máxima (PEmax) foram avaliadas por meio do manovacuômetro. Para a PImax, o paciente deveria inspirar fortemente pela boca a partir do volume residual (VR). Na PImax, solicitou-se ao paciente que inspirasse até a CPT, realizando, em seguida, a expiração forçada que deveria ser mantida pelo menos por 2 segundos15. Entre os testes de função pulmonar e força muscular respiratória, o paciente deveria permanecer em repouso por no mínimo 10 minutos. Os pacientes foram devidamente orientados e os testes foram realizados segundo as Diretrizes para Testes de Função Pulmonar14.
Por fim, a condição físico-funcional foi avaliada através da distância percorrida no teste da caminhada dos seis minutos (TC6M). O teste foi realizado em um corredor plano de 30 metros. Mensurou-se a freqüência cardíaca (FC) e a saturação periférica de oxigênio (SpO2) através do oxímetro Nonin Onyx 9500 (EUA), a pressão arterial sistêmica (PAS) com um estetoscópio e um esfigmomanômetro Missouri (Brasil), e para dispnéia e fadiga em membros inferiores aplicou-se a Escala Modificada de Borg. A freqüência respiratória (FR) também foi medida. Todas estas variáveis foram mensuradas no início e no término do teste. O paciente era orientado a caminhar o máximo possível durante os seis minutos e recebia frases de incentivo padronizadas. O TC6M foi aplicado por avaliadores previamente treinados seguindo as normas da American Thoracic Society (ATS)16.
Os resultados foram expressos em média e desvio-padrão para os dados com distribuição normal. Para a análise de variáveis categóricas utilizou-se o teste do qui-quadrado e para a análise das variáveis contínuas o teste t. Todas as análises foram feitas com auxílio do programa estatístico Statistical Package for Social Science (SPSS) for Windows versão 13.0. Considerou-se o nível de significância de 5% (p<0,05).
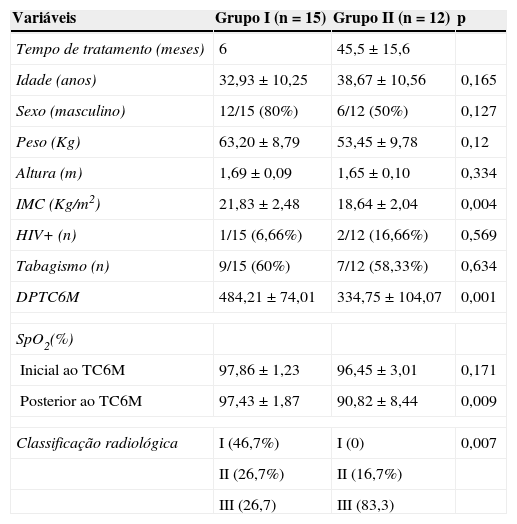
ResultadosForam incluídos 27 pacientes no estudo e 12 pertenciam ao grupo de múltiplos tratamentos (grupo II). O tempo médio transcorrido desde o início do primeiro tratamento até a data de alta no grupo II foi de 45,5±15,6 meses. A duração do tratamento no grupo II incluiu o período de tratamento com o esquema I com os fármacos rifampicina, isoniazida e pirazinamida, o abandono do tratamento, o período que incluía a tentativa de tratamento para a falência ao esquema I com os fármacos estreptomicina, etionamida, etambutol e pirazinamida, e todo o período com o tratamento para tuberculose multirresistente até a cura. Todos os pacientes do grupo II apresentaram cultura para micobactérias com multirresistência no teste de sensibilidade, indicando falência aos tratamentos anteriores. Não houve diferença significativa (p=0,634) entre o grupo I (único tratamento) e o grupo II (múltiplos tratamentos) na prevalência de tabagismo (tabela 1). Os grupos também não apresentaram diferença quando comparadas as variáveis idade, peso, altura e sexo (tabela 1).
Análise de variáveis clínicas e antropométricas da amostra.
| Variáveis | Grupo I (n=15) | Grupo II (n=12) | p |
|---|---|---|---|
| Tempo de tratamento (meses) | 6 | 45,5±15,6 | |
| Idade (anos) | 32,93±10,25 | 38,67±10,56 | 0,165 |
| Sexo (masculino) | 12/15 (80%) | 6/12 (50%) | 0,127 |
| Peso (Kg) | 63,20±8,79 | 53,45±9,78 | 0,12 |
| Altura (m) | 1,69±0,09 | 1,65±0,10 | 0,334 |
| IMC (Kg/m2) | 21,83±2,48 | 18,64±2,04 | 0,004 |
| HIV+ (n) | 1/15 (6,66%) | 2/12 (16,66%) | 0,569 |
| Tabagismo (n) | 9/15 (60%) | 7/12 (58,33%) | 0,634 |
| DPTC6M | 484,21±74,01 | 334,75±104,07 | 0,001 |
| SpO2(%) | |||
| Inicial ao TC6M | 97,86±1,23 | 96,45±3,01 | 0,171 |
| Posterior ao TC6M | 97,43±1,87 | 90,82±8,44 | 0,009 |
| Classificação radiológica | I (46,7%) | I (0) | 0,007 |
| II (26,7%) | II (16,7%) | ||
| III (26,7) | III (83,3) | ||
Grupo I (único tratamento) e do grupo II (múltiplos tratamentos).
DPT6M: distância percorrida no teste da caminhada dos seis minutos; HIV: vírus da imunodeficiência humana;
SpO2: saturação periférica de oxigênio avaliada através da oximetria de pulso antes e após o teste da caminhada dos seis minutos.
Classificação radiológica segundo critérios de Willcox.
Nível de significância adotado - 5%(p<0,05).
Os pacientes do grupo I apresentaram alteração radiológica com mínimo envolvimento em 46,7% dos casos (grau I segundo critério utilizado de classificação). Os pacientes do grupo II apresentaram acometimento grave (grau III), avaliado através da radiografia, em 83,7% dos casos e nenhum paciente apresentou classificação com grau I (tabela 1).
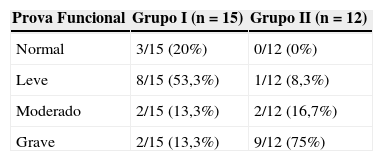
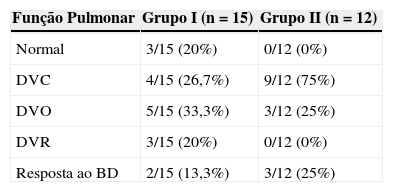
O distúrbio ventilatório mais prevalente no grupo de múltiplos tratamentos foi o combinado grave, presente em 75% dos pacientes do grupo II. No grupo que realizou único tratamento (grupo I), 20% dos pacientes não apresentaram alterações na função pulmonar e 53,3% apresentaram alteração leve (tabela 2 e 3).
Prova funcional dos pacientes com sequela pulmonar de tuberculose segundo gravidade e número de tratamentos.
| Prova Funcional | Grupo I (n=15) | Grupo II (n=12) |
|---|---|---|
| Normal | 3/15 (20%) | 0/12 (0%) |
| Leve | 8/15 (53,3%) | 1/12 (8,3%) |
| Moderado | 2/15 (13,3%) | 2/12 (16,7%) |
| Grave | 2/15 (13,3%) | 9/12 (75%) |
Grupo I (único tratamento) e grupo II (múltiplos tratamentos).
p<0,05.
Função pulmonar dos pacientes com sequela pulmonar de tuberculose segundo classificação do distúrbio e número de tratamentos.
| Função Pulmonar | Grupo I (n=15) | Grupo II (n=12) |
|---|---|---|
| Normal | 3/15 (20%) | 0/12 (0%) |
| DVC | 4/15 (26,7%) | 9/12 (75%) |
| DVO | 5/15 (33,3%) | 3/12 (25%) |
| DVR | 3/15 (20%) | 0/12 (0%) |
| Resposta ao BD | 2/15 (13,3%) | 3/12 (25%) |
Grupo I (único tratamento) e grupo II (múltiplos tratamentos).
DVC- distúrbio ventilatório combinado; DVO- distúrbio ventilatório obstrutivo; DVR- distúrbio ventilatório restritivo.
p<0,05.
Resposta ao BD: resposta positiva após o tratamento com broncodilatador.
O grupo II, que realizou múltiplos tratamentos, apresentou redução significativa quando comparado ao grupo I nas medidas de capacidade vital forçada (CVF) (72,06±14,95 vs. 43,58±16,03% predito), volume expiratório forçado no primeiro segundo (VEF1) (66,13±19,87 vs. 33,08±15,64% predito) (tabela 4). Na análise da força dos músculos respiratórios, o grupo II também apresentou redução significativa nas variáveis PImax (68,40±22,78 vs. 49,58±12,55 cmH2O) e PEmax (87,20±27,30 vs. 59,08±12,23 cmH2O) (tabela 4). Quanto à análise da distância percorrida no teste da caminhada dos seis minutos, o grupo I percorreu 484,21±74,01 metros enquanto o grupo II percorreu 334,75±104,07 metros, distância significativamente menor (tabela 1).
Avaliação da capacidade pulmonar de pacientes com sequela pulmonar de tuberculose.
| Variáveis | Grupo I (n=15) | Grupo II (n=12) | p |
|---|---|---|---|
| CVF (%predito) | 72,06±14,95 | 43,58±16,03 | <0,001 |
| VEF1 (%predito) | 66,13±19,87 | 33,08±15,64 | <0,001 |
| CVF/VEF1 (%) | 77,10±16,81 | 61,75±18,13 | 0,032 |
| PFE (L/s) | 5,57±2,47 | 2,36±0,98 | <0,001 |
| PImáx (cmH2O) | 68,40±22,78 | 49,58±12,55 | 0,017 |
| PEmáx (cmH2O) | 87,20±27,30 | 59,08±12,23 | 0,003 |
Grupo I (único tratamento) e do grupo II (múltiplos tratamentos).
CVF - capacidade vital forçada; CVF/VEF1 - Índice de Tiffenau; PEmax - pressão expiratória máxima; PFE: Pico de Fluxo Expiratório; PImax - pressão inspiratória máxima; VEF1 - volume expiratório forçado no primeiro segundo.
Nível de significância adotado - 5% (p<0,05).
O presente estudo demonstra um importante aumento das limitações funcionais em pacientes com sequela pulmonar de tuberculose que realizaram múltiplos tratamentos quando comparados com pacientes curados no primeiro tratamento. Alterações na função pulmonar e extensas lesões residuais não são achados comuns em pacientes com tuberculose que tiveram diagnóstico precoce e realizaram o tratamento adequado e sem intercorrências5. O atraso na identificação de casos de TB pulmonar ocorre devido à inadequada avaliação dos casos de sintomáticos respiratórios ou à procura tardia do serviço de saúde17. Estudos no Brasil demonstraram um intervalo de tempo de 7 semanas entre o primeiro atendimento e o início do tratamento e de 10-12 semanas entre o início dos sintomas e o início do tratamento18,19.
Segundo as diretrizes para o tratamento da tuberculose, é preconizado tratamento inicial com os medicamentos mais eficazes e tratamentos alternativos no caso de falência20. No Brasil, devido principalmente a taxas de abandono elevadas, o número de falências causadoras de multirresistência aos fármacos representa uma taxa de aproximadamente 1,5% no desfecho dos tratamentos, deflagrando um importante problema de saúde pública21,22. Como demonstrado em nosso estudo, este problema se torna ainda mais grave quando se analisam as alterações funcionais e limitações físicas que estes pacientes podem apresentar após o tratamento.
A avaliação da função pulmonar dos pacientes do grupo que realizou múltiplos tratamentos (grupo II) apresentou reduções significativas das variáveis CVF e VEF1, quando comparadas ao grupo que realizou único tratamento (grupo I). Dos pacientes pertencentes ao grupo II, 75% apresentaram distúrbio respiratório grave, enquanto 13,3% dos pacientes do grupo I apresentaram este distúrbio. Existem divergências quanto ao distúrbio mais encontrado na sequela de TB. Alguns autores3 encontraram distúrbio ventilatório restritivo leve como o mais prevalente nos pacientes com doença cavitária, verificando-se nos pacientes sem cavitação normalidade funcional. Outros8 encontraram maior prevalência dos distúrbios obstrutivos (68%). Um estudo que analisou uma população brasileira com doença pulmonar obstrutiva grave, encontrou 15,7% de pacientes com sequela de TB pulmonar. Outro estudo23 concluiu que a TB causa limitação crônica do fluxo aéreo e quando ela se repete, essa limitação se agrava. Aparentemente, o distúrbio misto é o mais encontrado em pacientes com tuberculose multirresistente e este achado foi comum ao presente estudo23. No presente estudo, não houve diferença entre os grupos quanto à prevalência de tabagismo. O tabagismo é um importante fator para o declínio da função pulmonar, mas aparentemente não foi determinante para as diferenças encontradas entre os grupos estudados.
As alterações fisiopatológicas da tuberculose pulmonar encontradas em pacientes que realizaram repetidos tratamentos podem causar alterações sistêmicas através de limitações motoras impostas pelo descondicionamento físico24,25. No presente estudo, os valores obtidos na análise do índice de massa corpórea (IMC) foram menores no grupo II, indicando a possibilidade de um estado de desnutrição e perda de massa muscular nestes pacientes (p=0,004). Além disto, quando comparados os grupos, houve reduções na PImax, na PEmax e na distância percorrida no teste da caminhada dos seis minutos (TC6M). A avaliação da força dos músculos respiratórios através da medida da PImax e PEmax é um importante indicador de gravidade e exacerbação de doenças pulmonares crônicas26. No presente estudo, os valores obtidos na PImax e PEmax do grupo II apresentaram reduções condizentes com as alterações funcionais apresentadas pelos pacientes.
A distância percorrida no TC6M representa o grau de limitação funcional de pacientes com doenças pulmonares crônicas de diferentes etiologias e, em muitas destas doenças, pode ser considerado um preditor de mortalidade melhor do que o VEF1 e o estado nutricional27. Pinto-Plata et al. dividiram os pacientes com doença pulmonar obstrutiva crônica em categorias de 100 metros em relação a distância percorrida durante o teste e demonstraram que cada categoria possuía diferenças significativas quanto ao desfecho mortalidade. Além disto, em pacientes com doença pulmonar obstrutiva crônica grave, um desempenho menor do que 300 metros na distância percorrida durante o teste representa uma taxa de mortalidade duas vezes maior28. No presente estudo, os pacientes do grupo II caminharam em média 334,75±104,07 metros enquanto os pacientes do grupo I percorreram em média 484,21±74,01 metros. Por apresentarem redução média maior do que 100 metros na distância percorrida no TC6M, os pacientes do grupo II apresentam maior prejuízo funcional e, a partir destes dados, pode-se especular um risco maior de mortalidade precoce.
O presente estudo demonstrou a existência de importantes limitações funcionais em pacientes com sequela pulmonar de tuberculose diagnosticada tardiamente. Estas limitações são ainda mais evidentes e graves quando ocorre falência no tratamento inicial e são necessários novos tratamentos para a cura dos pacientes. A partir destes achados, evidencia-se a necessidade de uma abordagem mais precoce dos pacientes e de estratégias que evitem os múltiplos abandonos ao tratamento.
ConclusãoPacientes com tuberculose pulmonar que realizaram múltiplos tratamentos apresentam comprometimentos respiratórios e funcionais maiores do que pacientes que realizaram único tratamento. Estes achados apontam para a necessidade da inclusão destes pacientes em programas de reabilitação pulmonar, objetivando melhoras da condição funcional e da qualidade de vida.
Conflito de interessesOs autores declaram não haver conflito de interesses.