A insónia de novo (IN) associada ao uso do suporte ventilatório nocturno (SVN) tem sido uma realidade constatada na prática clínica, contudo é de salientar a escassez de dados referentes à sua prevalência. O nosso objectivo consistiu em determinar a prevalência de IN e seus factores de risco em doentes com síndrome de apneia obstrutiva do sono (SAOS) sob SVN.
Material e métodosEstudo descritivo transversal que incluiu 80 doentes com SAOS sob SVN. Efectuada comparação entre dois grupos, com e sem IN, relativamente a características demográficas, relacionadas com a doença, e personalidade. Foram excluídos os doentes sob medicação ansiolítica e/ou antidepressiva, com perda ponderal superior ou igual a 10%, e com sintomas da síndrome das pernas inquietas.
ResultadosA mediana de idades dos doentes incluídos foi de 60,0 (intervalo interquartil (IIQ) 10,0) anos; 82,5% eram do sexo masculino. Os valores iniciais medianos da escala de sonolência de Epworth (ESE) e do índice de apneia-hipopneia (IAH) foram de 12,5 (IIQ 9,0) e de 44,1 (IIQ 22,4)/h, respectivamente. A maioria dos doentes (91,3%) estava sob pressão positiva nas vias aéreas em modo automático (auto-adjusting positive airway pressure (APAP)). A insónia prévia ao uso de SVN estava presente em 30% (n=24) dos doentes. A prevalência de IN foi de 21,4% (12/56) e os subtipos de insónia inicial e/ou intermédia foram os mais frequentes (n=11). Foi encontrada uma relação negativa estatisticamente significativa entre a IN e a pressão em 90% do tempo de SVN (P90) (p=0.040).
ConclusõesOs doentes com SAOS sob SVN apresentaram uma prevalência elevada de IN. Os doentes com IN apresentaram níveis inferiores de pressão de SVN comparativamente com os outros.
New-onset insomnia (NOI) associated with nocturnal ventilatory support (NVS) is becoming a reality in clinical practice; however there is a lack of data about its prevalence. Our aim was to determine the prevalence of NOI in patients with obstructive sleep apnoea syndrome (OSAS) under NVS and its associated risk factors.
Material and methodsDescriptive cross-sectional study of 80 patients with OSAS under NVS. We compared two groups, with and without NOI, considering demographic characteristics, disease features, and personality. Patients under anxiolytic and/or antidepressant medication, with a weight loss of 10% or greater, and with restless legs symptoms were excluded.
ResultsMedian age of patients was 60.0 (interquartile range (IQR) 10.0) years; 82.5% were male. Median initial Epworth Sleepiness Scale (ESS) and apnoea-hypopnoea index (AHI) were 12.5 (IQR 9.0) and 44.1 (IQR 22.4)/hr, respectively. The majority of patients (91.3%) were under auto-adjusting positive airway pressure (APAP). Insomnia at baseline was present in 30% of patients (n=24). Prevalence of NOI was 21.4% (12/56). Initial and/or intermediate insomnia were the most frequent subtypes (n=11). We found a statistically significant negative relation between NOI and pressure on 90% night-time (P90) (p=0.040).
ConclusionsOSAS patients under NVS presented a high prevalence of NOI. Patients with NOI presented lower levels of pressure using NVS, compared to the others.
A insónia e a síndrome de apneia obstrutiva do sono (SAOS) constituem os dois distúrbios do sono mais frequentes, e ambos estão associados a um significativo aumento dos custos de saúde. Apesar de um estudo epidemiológico prévio ter demonstrado uma prevalência de SAOS de 2% a 4% na população adulta de meia idade1, essa foi significativamente superior num estudo mais recente2, o que é justificável pelas diferentes características das populações em estudo, critérios de diagnóstico, técnicas e metodologias epidemiológicas aplicadas. De forma semelhante, as estimativas sobre a prevalência de insónia dependem dos critérios aplicados na sua definição e, mais importante, do tipo de população em estudo3. Sintomas de insónia ocorrem em, aproximadamente, 33% a 50% da população adulta; sintomas de insónia causadores de angústia e prejuízo para o doente (ou seja, perturbação de insónia geral) em 10% a 15%; e perturbações de insónia específica em 5% a 10%3–5. A insónia, entidade complexa e multifactorial, tem sido descrita como um processo psicológico, com uma importante componente fisiológica, como a activação do sistema nervoso central ou aumento da actividade despertar ou arousal durante o sono5–8. Alguns autores sugerem que tais despertares podem ser inatos ou determinados geneticamente, constituindo um substrato sobre o qual vários factores externos, como o stress, podem actuar, agravando a insónia9–11. Apesar da elevada prevalência deste sintoma e das suas significativas consequências psicossociais, a evidência existente sobre as potenciais interacções ou associações entre os dois distúrbios – SAOS e insónia – é escassa. Alguns estudos demonstraram que 40% a 50% dos doentes com distúrbio respiratório do sono apresentam sintomas de insónia significativos antes de iniciar qualquer tipo de tratamento dirigido5,12–16. Chung14 documentou uma prevalência de insónia inicial, intermédia, e final de 6%, 26% e 19%, respectivamente, em doentes com SAOS, salientando que os doentes com insónia inicial apresentavam índices de apneia-hipopneia (IAH) e de despertares significativamente inferiores. Apesar da insónia constituir uma queixa importante nos doentes avaliados por SAOS, alguns autores defendem que estes dois distúrbios não estão significativamente associados17,18. Contudo, outros estudos sugerem que a insónia, ao constituir uma comorbilidade nos doentes com SAOS, pode contribuir para o aumento da gravidade desta última, diminuição da adesão ao seu tratamento, e que os doentes com ambas as perturbações podem desenvolver com maior frequência sentimentos de depressão, ansiedade e nervosismo13,19–21. Tendo em conta a importante sobreposição de sintomas entre doentes com insónia e SAOS, a avaliação e tratamento destas duas condições pode constituir um desafio que requer a colaboração multidisciplinar de especialistas na área do sono.
Apesar dos dados inconclusivos e, por vezes contraditórios, relativamente à associação entre insónia e SAOS não tratada, é iniludível de que ambas podem ocorrer simultaneamente ad initium. Contudo, tem sido observado na prática clínica que doentes com SAOS, sem insónia prévia, desenvolvem este sintoma após o início de tratamento com suporte ventilatório nocturno (SVN). No presente contexto, surge a designação de insónia de novo (IN). Assim, os autores definiram como objectivos do presente estudo a determinação da prevalência de IN em doentes com SAOS sob SVN e dos factores de risco associados.
Material e métodosPopulação em estudoOs autores desenharam um estudo descritivo transversal que incluiu 80 doentes com SAOS, diagnosticada por poligrafia cardio-respiratória e/ou polissonografia (PSG), seguidos no Departamento de Patologia Respiratória do Sono do Hospital de São João. A gravidade da SAOS foi classificada em ligeira (IAH: 5-15/h), moderada (IAH: 15-30/h), e grave (IAH: >30/h), de acordo com os critérios definidos22. Todos os doentes estavam sob SVN, com pressão positiva nas vias aéreas ajustada por modo automático (auto-adjusting positive airway pressure (APAP)), modo fixo (fixed continuous-PAP (CPAP)) ou bi-nível (bi-level PAP (BiPAP)), através de vários modelos de ventiladores de diferentes fabricantes (Goodknight® 420 Evolution [Tyco]; S8 AutoSet Spirit® II [ResMed]; REMstar® Auto [Respironics]; iSleep20+® [Breas]; Goodknight® 425 ST [Tyco]).
Os critérios de exclusão foram os seguintes: doentes sob medicação ansiolítica e/ou antidepressiva; com perda ponderal superior ou igual a 10%; e com sintomas sugestivos de síndrome das pernas inquietas (SPI).
O presente estudo foi aprovado pela Comissão de Ética do Hospital de São João.
Desenho do estudoForam analisadas na população total variáveis demográficas (género e idade), escala de sonolência de Epworth (ESE) basal e actual, gravidade da SAOS, insónia prévia e IN, subtipos de IN, duração do tratamento e respectiva adesão, número de horas de sono prévias e actuais, e a presença de uma personalidade ansiosa/depressiva.
A insónia prévia ao tratamento da SAOS foi considerada presente perante as respostas “frequentemente” (4) ou “sempre” (5) à questão “Eu sinto que tenho insónia” constante no inquérito sobre perturbações do sono - Sleep Disorders Questionnaire (SDQ) (versão 1.02, portuguesa) - aplicado na consulta inicial23.
Após o início do tratamento, a presença de insónia foi avaliada através do inquérito - SleepMed Insomnia Index Questionnaire (SMIIQ)24. Este consiste num novo questionário, desenhado para estimar rapidamente os sintomas de insónia, de forma simples e sistematizada, o qual ainda não foi validado, apesar do elevado grau de fiabilidade, tal como demonstrado previamente24. O SMIIQ engloba 10 questões formuladas para avaliar factores importantes relacionados com o sono, nomeadamente a latência ao mesmo, o efeito da ansiedade e de circunstâncias diferentes (local/cama) do habitual, a frequência dos despertares nocturnos, a capacidade de voltar a adormecer após um despertar, a duração total do sono, a percepção da qualidade do sono, e o impacto da mesma nas actividades do dia seguinte. A IN foi considerada presente perante uma pontuação de SMIIQ > 20, sem a evidência de insónia prévia. A IN foi classificada em inicial, intermédia, e final, de acordo com a descrição dos sintomas. A adesão ao tratamento foi avaliada através dos dados fornecidos pelo software do ventilador, nomeadamente a percentagem do total de dias de uso, o número médio de horas por noite, a pressão fornecida em 90% do tempo (P90), quando aplicado, e o IAH residual.
O SDQ também foi usado na avaliação do tipo de personalidade ansiosa/depressiva, a qual foi considerada presente perante as pontuações 4 e 5 às questões “O meu sono é perturbado por tristeza ou depressão” e “O meu sono é perturbado por preocupações com as coisas”23.
Análise estatísticaA análise estatística foi realizada através do programa SPSS, versão 17 (SPSS Inc., Chicago, Illinois, USA). As variáveis quantitativas foram expressas em mediana e intervalo interquartil (IIQ) (com distribuição não normal) e as variáveis qualitativas em contagens e proporções. A comparação de proporções foi feita através dos testes Qui-quadrado ou de Fisher, quando indicado. A comparação dos valores medianos das variáveis quantitativas, entre os doentes com e sem IN, foi feita através dos testes não paramétricos Mann-Whitney ou Kruskal-Wallis para variáveis independentes. Um valor de p<0,05 foi considerado estatisticamente significativo.
ResultadosA mediana de idades dos doentes incluídos foi de 60,0 (IIQ 10,0) anos, e 82,5% eram do sexo masculino. O IAH inicial mediano foi de 44,1 (IIQ 22,4)/h, reflectindo a gravidade da doença (ligeira: 1,2% (n=1); moderada: 17,5% (n=14); grave: 81,3% (n=65)). O valor basal mediano da ESE foi de 12,5 (IIQ 9,0), sendo o mínimo e máximo de 0 e 24, respectivamente. A maioria dos doentes (91,3%; n=73) estava sob APAP e os restantes sob CPAP fixo (7,5%; n=6) e BiPAP (1,2%; n=1). Os valores medianos de P90 e pressão fixa foram de 10,2 (IIQ 3,2) cmH2O e 10,5 (IIQ 4,1) cmH2O, respectivamente. Os valores de pressão positiva na via aérea inspiratória (inspiratory-PAP (IPAP)) e expiratória (expiratory-PAP (EPAP)) do doente sob BiPAP foram de 18 e 12cmH2O, respectivamente. O período mediano de tempo de uso de SVN foi de 26,0 (IIQ 34,0) meses.
A insónia prévia ao uso de SVN estava presente em 30% dos doentes (n=24), 11 dos quais apresentaram resolução deste sintoma após o início do tratamento.
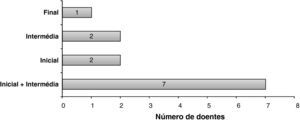
Após a exclusão dos doentes com insónia prévia, os autores analisaram os restantes 56 doentes, estratificando-os em dois grupos de acordo com a presença de IN. A prevalência de IN foi de 21,4% (n=12). Os subtipos de IN estão descritos na figura 1. A maioria dos doentes com IN estava sob APAP (n=10), e 2 sob CPAP fixo e BiPAP, respectivamente.
Não foram encontradas diferenças estatisticamente significativas entre ambos os grupos, no que se refere ao género (p=0,433), idade (p=0,826), personalidade ansiosa/depressiva (p=0,443), gravidade da SAOS (p=0,842), eficácia terapêutica avaliada através do IAH residual (p=0,596), e número prévio e actual de horas de sono (p>0,05) (tabela 1).
Comparação das características dos doentes com e sem insónia de novo (IN).
| Sem IN n=44 | Com IN n=12 | valor p | |
|---|---|---|---|
| Género, n (%) | |||
| Feminino | 7 (15,9%) | 3 (25,0%) | 0,433 |
| Masculino | 37 (84,1%) | 9 (75,0%) | |
| Personalidade ansiosa / depressiva, n (%) | |||
| Não | 35 (79,5%) | 8 (66,7%) | 0,443 |
| Sim | 9 (20,5%) | 4 (33,3%) | |
| Idade (anos) | 60,0 (9,0) | 61,0 (18,0) | 0,826 |
| Pontuação SMIIQ | 8,0 (8,0) | 22,5 (7,0) | <0,001 |
| IAH inicial (eventos/h) | 44,0 (23,3) | 42,2 (24,8) | 0,842 |
| IAH residual (eventos/h) | 2,5 (1,9) | 2,6 (1,1) | 0,596 |
| Horas de sono | |||
| Horas de sono prévias | 7,0 (1,9) | 7,0 (1,8) | 0,671 |
| Horas de sono actuais | 7,0 (2,0) | 6,7 (2,5) | 0,599 |
| Horas de sono actuais – prévias | 0,0 (1,0) | 0,0 (1,9) | 0,749 |
| Tratamento | |||
| Duração (meses) | 26,0 (36,8) | 22,0 (30,5) | 0,447 |
| Total de dias de uso (%) | 99,0 (5,4) | 99,0 (24,6) | 0,976 |
| Horas/noite | 7,0 (1,5) | 6,5 (2,3) | 0,408 |
| P90 e pressão fixa (cmH2O) | 10,9 (2,8) | 9,2 (3,2) | 0,040 |
Variáveis quantitativas expressas em mediana (intervalo interquartil).
IAH: índice de apneia-hipopneia; IN: insónia de novo; P90: pressão em 90% do tempo; SMIIQ: SleepMed Insomnia Index Questionnaire.
O valor basal mediano da ESE foi inferior nos doentes com IN, contudo a diferença não foi estatisticamente significativa (com IN: 11,0 (IIQ 11,0) versus sem IN: 12,0 (IIQ 6,0); p=0,667). A variação entre os valores actuais e basais da ESE também não foi estatisticamente significativa entre ambos os grupos (com IN: − 5,0 (IIQ 7,8) versus sem IN: − 6,0 (IIQ 7,5); p=0,502) (tabela 2).
Escala de sonolência de Epworth (ESE) e a sua variação nos doentes com e sem insónia de novo (IN).
| Sem IN n=44 | Com IN n=12 | valor p | |
|---|---|---|---|
| Basal ESE | 12,0 (6,0) | 11,0 (11,0) | 0,667 |
| Actual ESE – Basal ESE | −6,0 (7,5) | −5,0 (7,8) | 0,502 |
Variáveis quantitativas expressas em mediana (intervalo interquartil).
ESE: Escala de sonolência de Epworth; IN: insónia de novo.
Relativamente à terapêutica, os doentes com IN estavam sob SVN há menos tempo (22,0 (IIQ 30,5) meses versus 26,0 (IIQ 36,8) meses; p=0,447) e dormiam menos horas (6,5 (IIQ 2,3) horas/noite versus 7,0 (IIQ 1,5) horas/noite; p=0,408), apesar de ausência de significado estatístico (tabela 1).
Foi encontrada uma relação negativa estatisticamente significativa entre a IN e a P90 (p=0.040) (tabela 1), contudo não se verificou nenhuma diferença estatisticamente significativa ao comparar os subtipos de IN pelos valores medianos de P90 (p=0,067) (tabela 3).
Comparação da pressão em 90% do tempo e os subtipos de insónia de novo (IN).
| Subtipo de IN | n | P90 | valor p |
|---|---|---|---|
| Sem IN | 44 | 10,9 (2,8) | 0,067 |
| IN inicial | 2 | 6,8 | |
| IN intermédia | 2 | 10,0 | |
| IN final | 1a | 11,4 | |
| IN inicial + intermédia | 6b | 9,5 (2,4) |
Variáveis quantitativas expressas em mediana (intervalo interquartil).
IN: insónia de novo; P90: pressão em 90% do tempo.
De acordo com estudos prévios, a avaliação de sintomas de insónia deve fazer parte da abordagem dos distúrbios respiratórios do sono antes do início da terapêutica, devido à sua elevada prevalência e impacto na qualidade do sono12–17,19,20. No presente grupo de doentes com SAOS, a prevalência de insónia prévia foi de 30%, valor ligeiramente inferior comparativamente com o descrito na literatura, o que pode ser justificado pelo reduzido tamanho da amostra, uma limitação potencial do estudo. Alguns autores advogam a necessidade de realizar mais estudos sobre a relação entre a insónia manifestada por doentes com SAOS e sob SVN12,14,16.
Considerámos igualmente importante a avaliação de IN em doentes com SAOS, atendendo à crescente constatação de que alguns desses doentes, sem insónia prévia ao SVN, desenvolvem esse sintoma após o início do mesmo. Na população em estudo, a prevalência de IN foi de 21,4%. De forma a obviar a subjectividade inerente a este sintoma, os autores avaliaram a insónia pré- e pós-tratamento através de instrumentos de trabalho fiáveis, como o SDQ e o SMIIQ, respectivamente23,24.
Os doentes sob medicação ansiolítica e/ou antidepressiva foram excluídos, na medida em que estes fármacos poderiam influenciar o próprio desenvolvimento de sintomas de insónia, bem como aqueles doentes com registo de perda ponderal superior ou igual a 10%, facto que poderia alterar a gravidade do distúrbio respiratório do sono. Os autores também excluíram doentes com SPI, de acordo com os critérios de diagnóstico estabelecidos pelo International Restless Legs Syndrome Study Group, atendendo a que este distúrbio pode induzir sintomas de insónia, nomeadamente dificuldade em adormecer e manter o sono25,26. Neste contexto, os autores também salientam que os doentes incluídos não apresentavam complicações médicas major (digestivas, genito-urinárias, endócrinas, músculo-esqueléticas, pulmonares, cardiovasculares, etc) nem outros distúrbios do sono (movimentos periódicos dos membros inferiores, perturbações do ritmo circadiano, etc), bem como história de abuso de substâncias aditivas, que pudessem afectar o desenvolvimento de insónia.
A análise comparativa entre os dois grupos, com e sem IN, só incluiu 56 doentes, após a exclusão dos 24 com insónia prévia, dada a possibilidade destes constituírem um factor de confundimento.
Na população em geral, a insónia é mais prevalente nas mulheres e com o aumento da idade3,5,27. No presente estudo, não foi encontrada nenhuma associação com o género e a idade, o que pode ser justificado pelo predomínio do género masculino e pela idade homogénea da população, mas também pelo seu pequeno tamanho amostral. Por outro lado, os autores podem especular sobre a existência de diferentes mecanismos patogénicos subjacentes à IN associada ao SVN, nomeadamente a existência de despertares relacionados com as variações de pressão.
Os factores psicológicos e a insónia estão interligados, na medida em que 40% dos doentes com insónia apresentam uma perturbação psicológica concomitante3,5,28. Neste contexto, a ansiedade e a depressão poderiam influenciar o desenvolvimento de insónia, contudo nesta amostra essa relação não foi estatisticamente significativa. De qualquer forma, a avaliação da ansiedade e depressão poderia estar subestimada, pois estas características da personalidade não foram avaliadas através da aplicação de questionários específicos nem por profissionais especializados nesta área.
Os doentes com e sem IN apresentaram valores basais de ESE semelhantes, sendo também similar a variação entre os respectivos valores pós- e pré-tratamento. Assim, parece que nestes doentes a hipersónia, não está relacionada com o desenvolvimento de insónia, mas sim com a própria SAOS, tal como já demonstrado na literatura17,22,29.
Não foram encontradas diferenças relativamente à avaliação da adesão terapêutica, a qual foi favorável em ambos os grupos. Contudo, o grupo com IN apresentava menor duração do tratamento e dormia menos horas por noite.
Os autores especulam que a adaptação a este tratamento nocturno constitua um factor de agravamento da qualidade do sono. Possivelmente, o SVN causa frustração e fragmentação do sono, aumentando as dificuldades relacionadas com o mesmo. Tal pode também explicar o predomínio dos subtipos de insónia inicial e/ou intermédia, reflectindo as dificuldades deste doentes em iniciar e manter o sono.
Na presente amostra, a maioria dos doentes com IN estava sob APAP (n=10). Os dispositivos APAP foram concebidos de forma a ajustar continuamente a pressão aplicada na via aérea para um nível óptimo, de acordo com um algoritmo, minimizando assim os requisitos da pressão média durante a noite dos doentes com SAOS. Atendendo a que as alterações da pressão ocorrem durante a noite, alguns autores postularam que estes dispositivos podem, de facto, aumentar a fragmentação do sono, justificando algumas das diferenças relativas à performance do CPAP e APAP, não relacionadas, contudo, com a melhoria dos sintomas e de índices da SAOS, como o IAH residual, tal como observado na população estudada30–32. Apesar da frequência de microdespertares e fragmentação do sono induzida pelo APAP parecer ser baixa31, tal pode explicar o desenvolvimento de insónia após o início do tratamento.
Os autores encontraram uma relação negativa estatisticamente significativa entre a IN e a P90. Este resultado não pode ser explicado pela gravidade da SAOS22,33, na medida em que o IAH inicial não diferiu entre ambos os grupos. Adicionalmente, o grupo com IN estava a ser eficazmente tratado, tal como demonstrado pelo IAH residual, não podendo esta relação ser explicada pela existência de eventos respiratórios não resolvidos. Os autores podem especular sobre o número de despertares como possível causa desta relação, dado que os doentes não foram monitorizados com PSG após o início do tratamento. Além disso, como os doentes com insónia estão acordados durante maior período de tempo comparativamente aos doentes sem insónia, não apresentam tantos eventos obstrutivos para resolver, justificando assim a menor pressão fornecida pelo dispositivo. Apesar do presente trabalho não ter sido desenhado para estudar doentes com insónia prévia, e a influência do SVN neste sintoma, os autores verificaram que o valor mediano da P90 foi superior naqueles que mantiveram a insónia (n=13) comparativamente com aqueles em que se constatou resolução do mesmo (n=11), apesar da ausência de significado estatístico (dados não apresentados). Esta elevação da P90 em doentes com insónia pode sugerir que na etiologia da insónia prévia e IN estão envolvidos diferentes mecanismos fisiopatológicos.
Como limitações do presente estudo, os autores salientam o reduzido tamanho amostral e a falta de uniformidade relativamente ao número de doentes incluído em cada um dos grupos analisados. Foi incluído um número limitado de doentes com SAOS, contudo os autores argumentam que o objectivo original deste estudo foi primariamente exploratório, de forma a confirmar uma suspeita clínica, ou seja, o desenvolvimento de insónia associada ao tratamento da SAOS, não mencionada na literatura até à data. Considerando os dados agora disponíveis, os autores acreditam que tal consiste numa área importante que requer mais investigação, de forma a identificar outros potenciais factores preditivos e mecanismos patogénicos. Adicionalmente, os autores podem especular sobre o facto de se terem aplicado diferentes ferramentas para avaliação da insónia antes e depois do início de SVN. A aplicação do mesmo questionário poderia ter obviado a falta de uniformidade relativa a esta questão metodológica. A intenção de usar o SMIIQ teve por base uma melhor caracterização dos doentes com IN após a sua identificação. Contudo, a amostra “final” incluiu somente 56 doentes, já que os 24 doentes com insónia prévia foram excluídos, restando somente 12 com IN. Assim, os autores pensam que esta investigação das características da IN deva ser realizada num grupo maior de doentes. A aplicação do SMIIQ, não complementada pela Sleep Matrix24, também pode ser questionável, considerando o diagnóstico diferencial entre insónia e outros distúrbios do sono. Contudo, os autores salientam que o principal objectivo deste trabalho consistiu em avaliar um tipo de insónia associada ao uso de SVN, e não relacionada com a própria SAOS. Neste contexto, o SMIIQ foi somente aplicado para rastrear a presença de insónia (pontuação > 20), de forma fácil e rápida, atendendo à sua elevada fiabilidade nos doentes com insónia, estando a determinação da Sleep Matrix muito para além dos objectivos definidos, o que poderia tornar a interpretação dos resultados mais complexa. Adicionalmente, tal como representado na tabela 2, o valor basal mediano da ESE nos doentes com IN não foi superior a 11, o que poderia apontar para o desenvolvimento de IN independente da SAOS e de outros distúrbios do sono.
Outra potencial limitação do estudo consiste na falta de caracterização do tempo que mediou entre o início de SVN e o desenvolvimento de queixas de insónia. Contudo, é de salientar que o SMIIQ só foi aplicado na consulta de seguimento dos 3 meses ou superior, e que esses doentes não apresentavam insónia prévia, nem desenvolveram qualquer comorbilidade (patologia médica ou abuso de substância) após o início de SVN, o que poderia influenciar o desenvolvimento de queixas de insónia.
Mais uma vez, os autores salientam a falta de ferramentas adequadas para a avaliação das características da personalidade destes doentes, como ansiedade ou depressão, pelas razões já previamente mencionadas, contudo esta limitação terá sido minimizada através da exclusão dos doentes com insónia prévia, os quais poderiam apresentar concomitantemente uma personalidade ansiosa não revelada pelas respostas às questões do SDQ relativas a esta temática psicológica.
ConclusõesOs doentes com SAOS sob SVN apresentaram uma prevalência elevada de IN (21,4%). O género, a idade, a gravidade da SAOS, a adesão ao tratamento e a presença de uma personalidade ansiosa/depressiva não estiveram associados ao desenvolvimento de IN. Os doentes com IN necessitaram de níveis inferiores de pressão de SVN. Serão necessários mais estudos, prolongados no tempo e de maior tamanho amostral, para determinar a existência de IN, como uma “entidade” independente ou secundária ao uso de SVN.
Conflitos de interesseOs autores declaram não haver conflitos de interesse.
Os autores agradecem a todos os cardiopneumologistas que procederam à revisão manual de todos os estudos do sono.
| 0 | 1 | 2 | 3 | 4 | |
|---|---|---|---|---|---|
| 1. No geral, considera que tem problemas com o seu sono? | |||||
| 2. É fácil para si adormecer? | |||||
| 3. Sempre que tem preocupações isso traduz-se em problemas no seu sono? | |||||
| 4. Acorda facilmente com ruídos durante a noite? | |||||
| 5. Que nível de incómodo sente quando dorme noutro local/cama diferente do habitual? | |||||
| 6. O seu sono é perturbado com frequentes despertares durante a noite? | |||||
| 7. Adormecer após acordar durante a noite é um problema? | |||||
| 8. Sente-se descansado(a) no dia seguinte, após uma noite de sono? | |||||
| 9. Acha que dorme o número de horas suficientes por noite? | |||||
| 10. Quanto é que a qualidade do seu sono o(a) afecta nas suas actividades diárias (fadiga, humor, irritabilidade)? | |||||
| Total (0-40) | |||||
Escala:
0=Sem problemas com o meu sono.
1=Algum (pouco) problema com o meu sono.
2=Problema moderado com o meu sono.
3=Problema moderado/grave com o meu sono.
4=Problema grave com o meu sono que afecta a minha vida.